メディカルコラムMEDICAL COLUMN

AI(人工知能)画像診断
循環器専門医 医学博士
高齢化によりがんの発生数も増え、がんは2人に1人が罹る時代になりました。芸能人やスポーツ選手が、がんに罹ったという報道もよく耳にするようになり、がんは非常に身近な病気になっています。いかに早期に発見し、早期に治療にとりかかれるかが完治のための大きなポイントです。
今回お話する遺伝子検査とAI(人工知能)を用いた画像診断は、従来の検査よりもさらに早期に診断することのできる検査法です。
1.遺伝子検査

一口に「がんドック」といってもいろいろな種類があります。レントゲンだけの検査もありますし、腫瘍マーカーを調べる血液検査やPET-CTと呼ばれる検査など様々です。これら以外にも今回お話する遺伝子検査が当クリニックでも行われています。
遺伝子検査というと、将来がんに罹る可能性を探る検査というイメージをもたれる方も多いと思うのですが、遺伝子検査は大きくDNA検査とRNA検査とに分けられます。DNA検査は、ハリウッド女優のアンジェリーナ・ジョリーさんが受けて話題になりましたが、カウンセリングをしっかり受けないと「将来、がんに罹るかもしれない」という不安感だけが残る検査になりかねません。一方、RNA検査というのは、これからお話するマイクロアレイ検査やミアテストのように、いま体内にがん細胞があるかどうかを検査するものです。
画像検査では写らないような微小ながんをより早く発見していこうというのが遺伝子検査(RNA検査)の主たる目的です。
マイクロアレイ血液検査
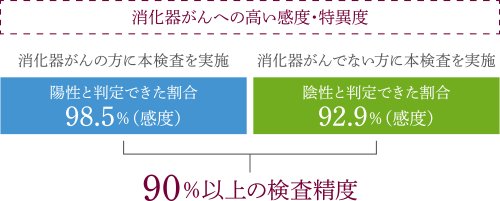
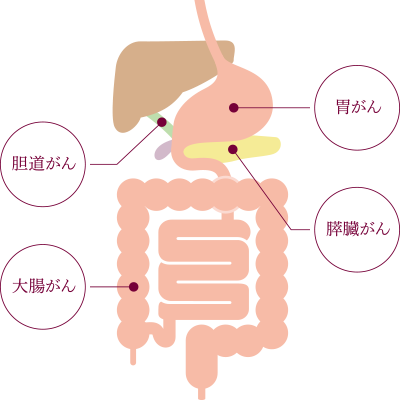
がんなどの異物に対して、体が反応して出している物質を抽出することにより、がん発生のリスクを調べることができる最新の技術です。これを遺伝子レベルで調べます。この検査で調べることができるのは、胃がん、大腸がん、すい臓がん、胆道がんの4種類です。90%以上の高い精度で発見することができます。
検査方法は1回の採血(5cc)のみです。その疾患の患者における検査陽性者の割合を「感度」と呼びますが、この検査はわずかな血液で90%以上の感度でがんを発見することができるというのが特徴です。
結果は図*のように出てきます。リスク評価という表現で、矢印の赤いほうがリスクが高い判定、青い方がリスクが低い判定になります。

ミアテストプラチナ
画像検査では識別できないようながんを幅広く発見したり、アルツハイマー型認知症についても早期に発見することができる検査です。この検査は、早期がんで増加する特定のマイクロRNAを測定し、リスク判定をAからEで行います。
男性では前立腺がん、肺がん、肝臓がん、脳腫瘍、食道がんなど14種類、女性ではさらに卵巣がん、子宮頸がんなど15種類の腫瘍を発見できます。また、アルツハイマー型認知症のリスクを判定することができます。現在ではすべてのがんでの感度は95%以上で、乳がんでは97%と画期的な成果を上げています。
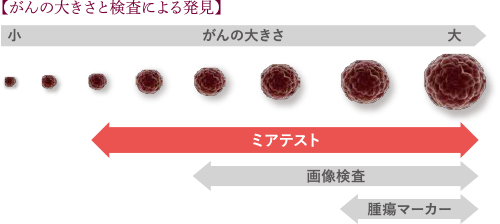
こちらも1回の採血5ccで検査ができます。ミアテストでは、画像検査で発見することが困難な1cm以下のがんについて発見することが可能です。検査の結果は部位別に判定されます。また、再発も発見できる可能性がありますので、がんに罹られた方が経過をみるためにこの検査をお受けになることも多いようです。
ご注意いただきたいのは、これらの2つの遺伝子検査はあくまでもリスク評価ですから、ハイリスクという検査結果が出てもそれはイコール陽性ではありません。この検査でリスクが高いという結果が出た方には、さらにターゲットを絞った画像診断で精密検査を行います。さらに、画像に映らない場合には、再検査の頻度を増やすなどの対策をとることをお勧めしております。
マイクロアレイ検査では、消化器のがん(胃がん・大腸がん・胆道がん・膵臓がん)の反応・発現パターンを90%以上の精度で解析する遺伝子検査です。がん細胞への反応に伴って増減する『m-RNA』を血液から抽出し、がんの有無を遺伝子レベルで判定します。膵臓がんを含む消化器がんを早期に診断できる可能性が示唆されています。
病気になった細胞から分泌されるマイクロRNAという物質を検出する遺伝子検査。病気になると特有のマイクロRNAの量が増減します。5ccの採血で画像では見えない段階から疾患のリスクを予測する検査です。
2.AIを用いた画像診断
AIはご存じの通り、現在、いろいろな分野で活躍し始めていますが、医療の世界でも導入が進んでいます。「AIが入れば医者は要らないのではないか」というご意見がありますが、AIが入れば入るほど、微妙なニュアンスの会話や疾患のご説明にドクターは必要です。ご説明をする際にも機械的にではなく、患者様とコミュニケーションをとりながら正しい説明を行うという面でも、人間の介在する意義は大きいと思います。
AIを画像診断での疾患の見落としを防ぐために利用する際、人間の眼での確認も重要と考えています。当クリニックでは放射線技師、放射線科読影医、各領域の専門医が画像チェックを行っていますが、そこにAIを入れ「4つの眼」でチェックすることで、より精度の高い診断を目指します。
AI診断を導入できる部位や疾患は、脳動脈瘤、脳の白質病変、脳の血管狭窄、肺などです。数多くの画像を学習させるディープラーニングを行うことでさらに精度が高まります。
当クリニックでは、まず脳の画像診断からAIを導入する予定です。また今後は、心臓のCT画像や乳がんのマンモグラフィ画像に対するAI診断の導入を検討しています。見えにくい画像に対して、いかに診断率を上げていくかというところがAIに期待されるところではないかと思います。さらに胃がんや大腸がんでは内視鏡画像をAIを使って分析することで、より検査の精度が高められるのではないかと期待されています。







 ホーム
ホーム